
| Asthma, COPD |
Asthma
Asthma bronchiale
Wir empfehlen die Durchführung des Asthma-Control-TestsDas Asthma bronchiale (von griechisch "Atemnot", oft auch vereinfachend nur Asthma genannt), ist eine chronische, entzündliche Erkrankung der Atemwege mit dauerhaft bestehender Überempfindlichkeit. Bei entsprechend veranlagten Personen führt die Entzündung zu anfallsartiger Luftnot infolge einer Verengung der Atemwege (Bronchialobstruktion, so die Definition des international consensus report). Diese Atemwegsverengung wird durch vermehrte Sekretion von Schleim, Verkrampfung der Bronchialmuskulatur und Bildung von Ödemen der Bronchialschleimhaut verursacht, sie ist durch Behandlung rückbildungsfähig (reversibel). Eine Vielzahl von Reizen verursacht die Zunahme der Empfindlichkeit der Atemwege (bronchiale Hyperreaktivität oder auch Hyperreagibilität) und die damit verbundene Entzündung. Fünf Prozent der Erwachsenen und sieben bis zehn Prozent der Kinder leiden an Asthma bronchiale. Man unterscheidet das allergische (extrinsische) Asthma vom nicht-allergischen (intrinsischen) Asthma. In Reinform kommen diese jedoch nur bei etwa zehn Prozent der Patienten vor, bei der Mehrheit werden Mischformen beobachtet. Während bei Kindern das allergische Asthma häufiger ist, tritt im Alter gehäuft die nicht-allergische Form auf. Zigarettenrauch in der elterlichen Wohnung begünstigt Asthma. Es gibt auch Hinweise, dass kulturelle und zivilisatorische Umstände, wie auch bestimmte virale Infekte in früher Kindheit Asthma fördern.
Allergisches Asthma
Das allergische exogene Asthma wird bei entsprechender genetischer Veranlagung zur Atopie durch äussere Reize (Allergie auslösende Stoffe in der Umwelt, sogenannte Allergene) ausgelöst. Dabei werden Immunglobuline vom Typ E (IgE) gebildet, die in Wechselwirkung mit spezifischen Allergenen die Ausschüttung von allergieauslösenden Botenstoffen wie Histamin, Leukotrienen und Bradykininen aus Mastzellen bewirken. Diese Stoffe lösen dann die Atemwegsverengung aus. Neben dieser Sofortreaktion vom Typ I nach Einatmen des Allergens kann es nach 6 bis 12 Stunden zu einer Spätreaktion kommen; diese wird über Immunglobuline vom Typ G (IgG) ausgelöst. Oft treten beide Reaktionen auf.
Für eine polygen vererbte Anlage spricht die Beobachtung, dass Kinder von Eltern, die beide an allergischem Asthma leiden, ein Erkrankungsrisiko von 60 bis 80 % haben. Auf der Insel Tristan da Cunha leidet die Hälfte der Einwohner an Asthma infolge familiärer Vererbung. Heuschnupfen (saisonale allergische Rhinitis), der wie das Asthma eine allergisch bedingte entzündliche Erkrankung der Schleimhaut des Nasen-Rachen-Raums ist, kann auf die unteren Atemwege übergreifen und dort zu Asthma führen ("Etagenwechsel"). Fast ein Viertel dieser Patienten entwickelt dadurch nach mehr als 10 Jahren ein Pollenasthma. Zudem steht am Anfang meist ein bestimmtes Allergen im Mittelpunkt; über die Jahre kommt es jedoch oft zur Ausweitung des Auslöserspektrums, so dass die Allergenvermeidung für den Patienten immer schwieriger wird.
Es gibt Hinweise, dass Landleben ungeborene Kinder vor Asthma schützt: Kinder von Frauen, die während der Schwangerschaft Kontakt zu Tieren, Getreide oder Heu hatten, bekommen im späteren Leben seltener allergische Atemwegs- und Hauterkrankungen. Für einen gewissen Schutz vor diesen Beschwerden ist aber ein anhaltender Kontakt zu Nutztieren oder Getreide nötig.
Nicht-allergisches Asthma
Das nicht-allergische endogene Asthma kann hingegen durch andere Reize verursacht werden: Infektionen, meist der Atemwege, Medikamentenunverträglichkeiten - sog. Analgetika-Asthma (eine pseudoallergische Reaktion auf Schmerzmittel, meist nichtsteroidale Antiphlogistika wie Acetylsalicylsäure), Einwirkung von giftigen (toxischen) oder irritierenden Stoffen (Lösungsmittel, Weichmacher, kalte Luft, Zusatzstoffe und anderem), besondere körperliche Anstrengung sowie die Refluxerkrankung (Rückfluss von Magensäure) sind mögliche Ursachen dieser Form. Manche Zusammenhänge und weitere Ursachen sind derzeit noch nicht geklärt.
Nach einer Studie können Raumsprays und sprühbare Reinigungsmittel das Risiko von Atemwegsbeschwerden und von Asthma stark erhöhen
Bei einem Asthmaanfall kommt es zu akut auftretender Luftnot (Dyspnoe). Vor allem die Ausatmung ist erschwert und diese ist oft von pfeifenden Atemgeräuschen begleitet (exspiratorischer Stridor). Bei Kindern ist Husten in der Regel das führende Symptom, daher wird hier die Diagnose "Asthma" oft erst spät gestellt. Das erschwerte Atmen und die Luftnot können zu Angstgefühlen mit Unruhe und Sprechschwierigkeiten führen. Charakteristisch für Asthma ist das Fehlen von Symptomen im beschwerdefreien Intervall.
Entzündung der Bronchien
Allergene oder andere Reize lösen eine Entzündungsreaktion der Bronchialschleimhaut aus. Diese hat zentrale Bedeutung beim Asthma. Neben Mastzellen und deren ausgeschütteten Botenstoffen (Entzündungsmediatoren, siehe oben) spielen eosinophile Granulozyten und T-Lymphozyten dabei eine wichtige Rolle.
Bronchiale Hyperreaktivität
Bei den meisten Asthmatikern lässt sich eine unspezifische bronchiale Hyperreaktivität (allgemeine Atemwegsüberempfindlichkeit gegen Reize) nachweisen. Die Hyperreaktivität lässt sich oft objektivieren durch Inhalation von Reizsubstanzen, z. B. beim Methacholintest, Histamintest oder bei Belastungen wie dem Renntest (über Anstrengung und die Auskühlung der Bronchien beim Rennen, vor allem bei Kindern) oder durch Kaltluftprovokation.
COPD
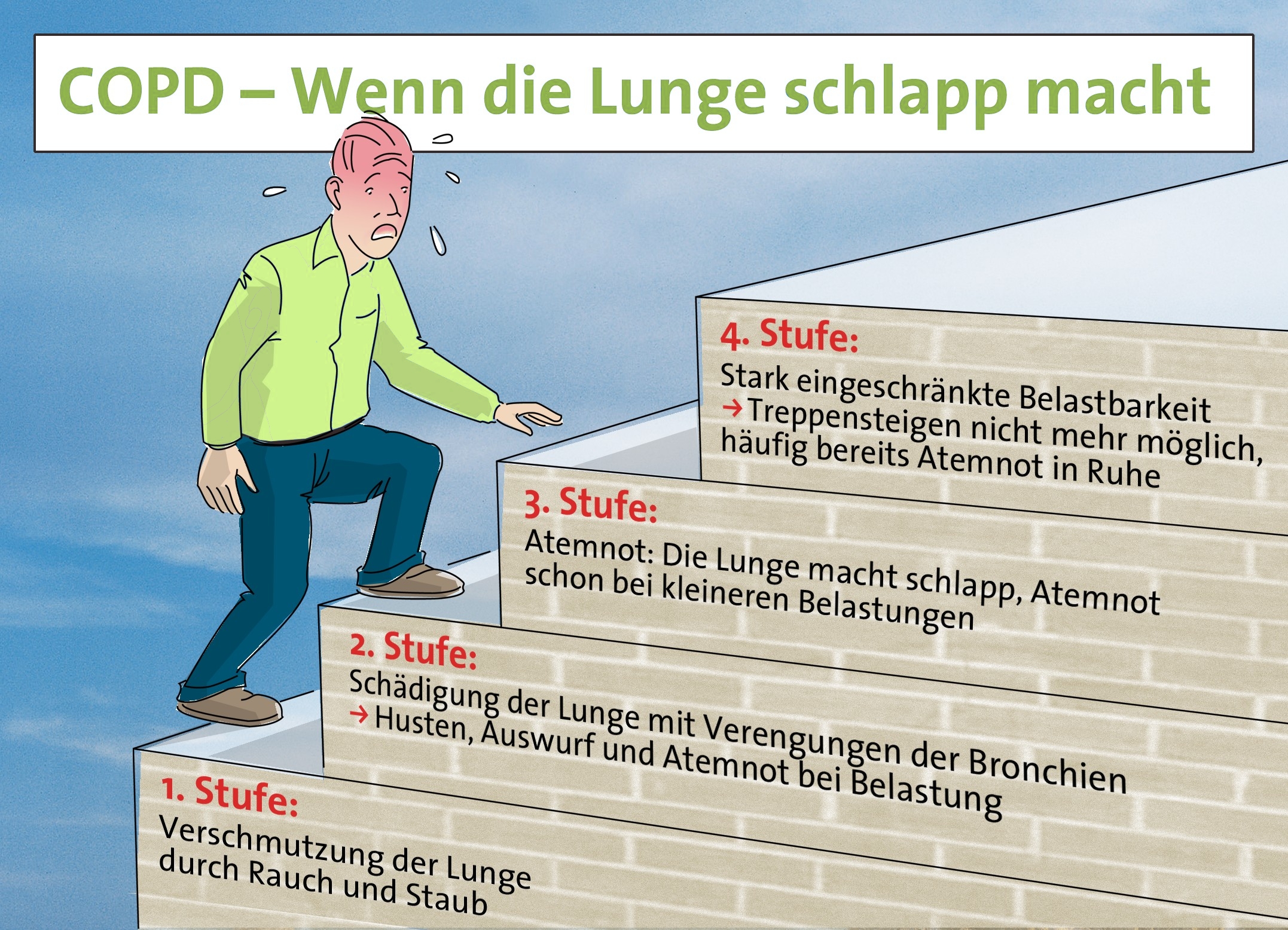
Chronisch obstruktive Lungenerkrankung (englisch: chronic obstructive pulmonary disease, Abkürzung: COPD) seltener auch chronic obstructive lung disease, COLD - bezeichnet als Sammelbegriff eine Gruppe von Krankheiten, die durch Husten, vermehrten Auswurf und Atemnot bei Belastung gekennzeichnet sind. In erster Linie sind die chronisch-obstruktive Bronchitis und das Lungenemphysem zu nennen. Beide Krankheitsbilder sind dadurch gekennzeichnet, dass vor allem die Ausatmung (Exspiration) behindert ist. Umgangssprachliche Bezeichnungen sind "Raucherlunge" für die COPD und "Raucherhusten" und Bronchitis für das Hauptsymptom.
Symptome
Die wichtigsten Symptome der COPD sind Auswurf, Husten und Atemnot, oft als "AHA"-Symptome bezeichnet.
Der Husten bei Patienten mit COPD besteht chronisch seit Monaten oder Jahren. Meist ist er morgens nach dem Erwachen am stärksten ausgeprägt. Im jahreszeitlichen Verlauf ist der Husten im Herbst und Winter häufig stärker als im Frühjahr und Sommer. Ein plötzlicher Beginn, eine Ortsabhängigkeit des Hustens (beispielsweise am Arbeitsplatz) oder das Ausbleiben von Auswurf sind untypisch für eine COPD und deuten eher auf andere Krankheiten hin.
Neben dem Husten ist der Auswurf von Sputum ein weiteres Hauptsymptom der COPD. Die Analyse der Qualität des Sputums lässt Rückschlüsse auf die zu Grunde liegende Krankheit zu. Bei der COPD ist das Sputum meist etwas bräunlich und wird morgens relativ leicht abgehustet. Auch Blutbeimengungen können im Sputum eines COPD-Patienten vorkommen (Hämoptyse). Liegen Hämoptysen vor, müssen weitere Erkrankungen ausgeschlossen werden (beispielsweise Bronchialkarzinome, Herzinsuffizienz oder Tuberkulose). Beim Lungenemphysem ist Auswurf hingegen nicht oder nur wenig vorhanden. Täglich werden bei der COPD etwa 60 ml Sputum abgehustet. Nach Aufgabe des Rauchens verringert sich die Menge des abgehusteten Sputums bis zum Ausbleiben von Auswurf.
Als Belastungsdyspnoe wird eine unter Belastung auftretende Atemnot bezeichnet. Ihr Ausmass nimmt im Verlauf der Erkrankung zu und kann zu einer vollständigen Bewegungseinschränkung (Immobilität) der Patienten führen. Wichtig zur Beurteilung des Krankheitsverlaufes ist die Ermittlung des jeweiligen Ausmasses der Einschränkung. Beispielsweise wird nach der Anzahl der Treppenstufen gefragt, ab der Luftnot auftritt. Während bei der COPD die Belastungsdyspnoe meist bereits am Anfang der Belastung auftritt, tritt sie beim Asthma bronchiale eher zum Ende hin auf.
Ursachen
Nahezu alle COPD-Patienten sind Raucher, ehemalige Raucher oder aber dem Passivrauchen ausgesetzte Menschen. Rauchen führt zu einer hohen Konzentration an freien Sauerstoffradikalen (Superoxide, Wasserstoffperoxid, hypochlorige Säure) im Atemtrakt - siehe Zigarettenrauch. Des Weiteren werden die körpereigenen Schutzmechanismen gegen das "Selbstverdauen" der Lunge durch die zahlreichen Inhaltsstoffe des Tabakrauches negativ beeinträchtigt.
Allerdings wird anhand regelmässiger Untersuchung der Atemfunktion nur bei 15 bis 20 Prozent aller Raucher über die Jahre eine Abnahme der Atemleistung in einem Ausmass festgestellt, dass die Entstehung einer COPD mit grosser Wahrscheinlichkeit vorherzusagen ist. Bei feststehender Diagnose ist es meistens zu spät für eine Heilung, und es können nur lindernde Massnahmen ergriffen werden.
Die derzeitige weltweite Zunahme der COPD-Fälle ist vor allem auf den stark steigenden Nikotinkonsum in den 3. Weltländern zurückzuführen.
Umweltverschmutzung
Eine Zunahme der Beschwerden von COPD-Patienten kann mit einer hohen Belastung der Atemluft durch Schwefeldioxid in direkten Zusammenhang gebracht werden. Dies gilt jedoch nicht für eine Umweltbelastung durch Stickstoffdioxid.
Berufliche Belastung
Eine chronische Bronchitis, möglicherweise mit asthmatischer ("asthmoider") Komponente, kommt vermehrt bei Personen vor, die sich organischen oder anorganischen Stäuben aussetzen. Sie wird bei Arbeitern in Baumwollfabriken, Webereien und Seilereien gehäuft diagnostiziert. Ebenso wird die Exposition gegenüber chemischen Stoffen, wie Säuren, Basen, toxischen Gasen oder Dämpfen als Risikofaktor angesehen (etwa Isocyanate in der Kunststoffindustrie).
Infektionen
Epidemiologische Studien weisen auf einen Zusammenhang zwischen akuten Atemwegsinfekten und der Entstehung einer COPD hin. So sollen virale Lungenentzündungen im Kindesalter die spätere Entwicklung einer COPD begünstigen. Abgesehen von Rhinoviren sind bislang jedoch keine viralen Erreger als Verursacher von Exazerbationen erkannt worden. Bakterielle Leitkeime bei Exazerbationen sind Streptococcus pneumoniae, Haemophilus influenzae und Moraxella catarrhalis - in späten Stadien der Erkrankung auch gramnegative Stäbchenbakterien wie Pseudomonas aeruginosa.
Vererbung
Ergebnisse der Zwillingsforschung lassen darauf schliessen, dass auch genetische Aspekte eine Rolle bei dieser Krankheitsentwicklung spielen. In bis zu drei Prozent der Fälle ist der Alpha1-Antitrypsinmangel ein wichtiger Faktor.
Ernährung
Eine häufige Ernährung mit Nahrungsmitteln, die Nitrit oder Nitritpökelsalz enthalten, wie Schinken oder Wurst, erhöht nach einer Studie das COPD-Risiko. Ursache scheint die Bildung reaktiver Stickstoffverbindungen zu sein, die zu emphysem-ähnlichen strukturellen Veränderungen in der Lunge führen können.